Рабдомиолиз — редкое внелегочное проявление внебольничной пневмонии, вызванной Mycoplasma pneumoniae
- Учреждение
- Резюме
- Для цитирования
- Авторы
- Abstract
- Полный текст
- Литература
- Welte T., Torres A, Nathwani D. Clinical and economic burden of community-acquired pneumonia among adults in Europe. Thorax. 2012;67(1):71– DOI: 10.1136/thx.2009.129502
- Saraya T. Mycoplasma pneumoniae infection: basics. Gen. Fam. Med. 2017;18(3):118–25. DOI: 10.1002/jgf2.15
- Круглякова Л.В., Нарышкина С.В., Одиреев А.Н. Современные аспекты внебольничной пневмонии. Бюллетень физиологии и патологии дыхания. 2019;(71):120– Krugliakova L.V., Naryshkina S.V., Odireev A.N. Modern aspects of community-acquired pneumonia. Bulletin of Physiology and Pathology of Respiration. 2019;(71):120–34. (in Russian). DOI: 10.12737/article_5c89acc410e1f3.79881136
- Рачина С.А., Бобылев А.А., Козлов Р.С., Шаль Е.П. и др. Особенности внебольничной пневмонии, вызванной Mycoplasma pneumonia: обзор литературы и результаты собственных исследований. Клиническая микробиология и антимикробная химиотерапия. 2013;15(1):4–13. Ratchina S.A., Bobylev A.A., Kozlov R.S., Shal E.P. et al. Community-acquired pneumonia caused by Mycoplasma pneumoniae: literature review and results of the regional study. Clinical Mikrobiology and Antimikrobial Chemoterapy. 2013;15(1):4–13. (in Russian)
- Сперанская Е.В., Бруснигина Н.Ф., Ефимов Е.И., Добротина И.С. и др. Оценка этиологической структуры внебольничной пневмонии у военнослужащих. Клиническая микробиология и антимикробная химиотерапия. 2018;20(2):150–5. Speranskaya E.V., Brusnigina N.F., Efimov E.I., Dobrotina I.S. et al. Etiology of community-acquired pneumonia in military personnel. Clinical Mikrobiology and Antimikrobial Chemoterapy. 2018;20(2):150–5. (in Russian)
- Минаков А.А., Вахлевский В.В., Волошин Н.И., Харитонов М.А. и др. Новый взгляд на этиологию и иммунологические аспекты пневмонии. Медицинский совет. 2023;17(4):141–53. Minakov A.A., Vakhlevsky V.V., Voloshin N.I., Kharitonov M.A. et al. Modern view on the etiology and immunological aspects of pneumonia. Medical Council. 2023;17(4):141–53. (in Russian). DOI: 10.21518/ms2023-056
- Сабинина Т.С., Солдатова Е.Ю., Мелехина Е.В. Рабдомиолиз при острых респираторных инфекциях у детей. Клинический случай. Инфекционные болезни. 2022;20(4):108– Sabinina T.S., Soldatova E.Yu., Melekhina E.V. Rhabdomyolysis in a child with an acute respiratory infection. Infectious Diseases. 2022;20(4):108–9. (in Russian). DOI: 10 20953|1729-9225-2022-4-108-119
- Романовская О.Ф., Астапов А.А., Романова О.Н. Микоплазменная инфекция у детей: учебно-методическое пособие. Минск: БГМУ; 2018. 36 с. Romanovskaya O.F., Astapov A.A., Romanova O.N. Mycoplasma infection in children: educational manual. Minsk: BSMU; 2018. 36 p. (in Russian)
- Hatami , Coats B.P., Jammal R. Rhabdomyolysis: a rare extrapulmonary mafestation of Mycoplasma pneumonia infection in adults — a care report. American Journal of Medical Case Reports. 2023;11(4):77–80. DOI: 10.12691/ajmcr-11-4-4
- Kaler J., Hussain A., Flores G., Kheiri S. et al. Rhabdomyolysis: an unusual presentation of Mycoplasma pneumoniae infection in an adults — a case report and literature reviev. Care Rep. Med. 2018:6897975.
- Gulenay , Sasson V.A., Taylor K. Rhabdomyolysis: a case report of an extrapulmonary presentation of Mycoplasma pneumonia. Clin. Pract. Cases Emerg. Med. 2021;5(2):194–7. DOI: 10.5811/cpcem.2020.9.46024
- Izumikawa K. Clinical features of severe or fatal Mycoplasma pneumonia Front. Microbiol. 2016;7:800. DOI: 10.3389/fmicb.2016.00800
- Miyashita N., Ouchi K., Kavasaki K., Oda K. et al. Mycoplasma pneumonia pneumonia in the elderly. Med. Sci. Monit. 2008;14(8):СR387–91
- Gosselt A., Olijhoek J., Wierema T. Severe asymptomatic rabdomyolis complicftive a mycjoplfsma pneumoniae. BMJ. Case Report. 2017;2017:bcr2016217752. DOI: 10.1136/bcr-2016-217752
- Rothstein T.L., Kenny G.E. Clinical neuropathy, myeloradiculopathy and myositis. complications of Mycoplasma pneumoniae infection. Arch. Neurol. 1979;36(8):476–7. DOI: 1001/archneur.1979.00500440046007
- De Lonlay P., Mamoune A., Hamel Y., Bahuau M. et al. Acute rhabdomyolysis. Neuromuscular Diseases. 2015;5(1):10. DOI: DOI: 17650/2222-8721-2015-1-10-18
- Шестакова И.В., Городин В.Н., Котова Н.В. Основы применения антибактериальных препаратов в клинике инфекционных болезней. Практическое руководство. М.: ООО «Пре100принт»; 2018. 192 с. Shestakova I.V., Gorodin V.N., Kotova N.V. The basics of the use of antibacterial drugs in the clinic of infectious diseases. A practical guide. M.: OOO «Pre100 print»; 2018. 192 р. (in Russian)
- Жукова Л.И., Городин В.Н., Ковалевская О.И., Козырева Е.В. и др. Клиническая характеристика микоплазменной пневмонии у госпитализированных пациентов. Кубанский научный медицинский вестник. 2018;25(6):83– Zhukova L.I., Gorodin V.N., Kovalevskaya O.I., Kozyreva E.V. et al. Clinical characteristics of Mycoplasma pneumonia in hospitalized patients. Kuban Scientific Medical Bulletin. 2018;25(6):83–9. (in Russian). DOI: 10.25207 / 1608-6228-2018-25-6-83-89
- Титова А.Д., Теренин М.А., Довгалевич И.И., Мотуз С.И. и др. Обзор клинического консенсуса комитета по интенсивной терапии AAST по ведению пациентов с рабдомиолизом. Неотложная кардиология и кардиоваскулярные риски. 2022;6(1):1563–71. Titova A.D., Terenin M.A., Dovgalevich I.I., Motuz S.I. et al. Review of the AAGT intensive care committee clinical consensus on the management of patients with rhabdomyolysis. Emergency Cardiology and Cardiovascular Risks. 2022;6(1):1563–71. DOI: 10.51922/2616-633X.2022.6.1.1563
Цель статьи. Представить клинический случай больного 19 лет с внебольничной пневмонией (ВП), вызванной Mycoplasma pneumoniae, которая осложнилась редким внелегочным проявлением в виде рабдомиолиза.
Основные положения. Клинический случай демонстрирует вариант микоплазменной ВП у взрослого пациента. Инфицирование M. pneumoniae подтверждено положительным ПЦР-тестом. Характерными являлись контакт с больным микоплазменной ВП в инфекционном очаге, гриппоподобное начало заболевания. В отличие от большинства легко протекающих микоплазменных инфекций с минимально выраженными клинической картиной и воспалительным ответом у пациента были длительный период фебрильной температуры и выраженной интоксикации, яркие лабораторные сдвиги и двустороннее полисегментарное поражение легких. Возникновение признаков рабдомиолиза (таких как миалгия, повышение креатинфосфокиназы (КФК) до 2066 ед/л, миоглобинурия) в остром периоде болезни — редкое внелегочное проявление микоплазменной ВП у взрослых, опасное развитием острой почечной недостаточности (ОПН).
Заключение. Молодой возраст пациента, своевременно начатая гидратация и антибактериальная терапия, направленная на M. pneumoniae, позволили предупредить развитие ОПН на фоне рабдомиолиза. Повышение КФК при отсутствии других объяснений этого феномена необходимо включать в дифференциальный диагноз рабдомиолиза микоплазменной ВП.
Ключевые слова: Mycoplasma pneumoniae, внебольничная пневмония, креатинфосфокиназа, рабдомиолиз
Скачать PDFЧеркашин Д.В., Шарова Н.В., Шуленин К.С., Орлов И.Л., Соболев А.Д., Филиппова Я.А. Рабдомиолиз — редкое внелегочное проявление внебольничной пневмонии, вызванной Mycoplasma pneumonia. Вестник терапевта. 2024. № 1 (62). DOI: 10.31550/2712-8601-VT-2024-1-3. URL: https://journaltherapy.ru/statyi/rabdomioliz-redkoe-vnelegochnoe-proyavlenie-vnebolnichnoj-pnevmonii-vyzvannoj-mycoplasma-pneumoniae/ (дата обращения: дд.мм.гггг)
Черкашин Дмитрий Викторович — д. м. н., профессор, начальник кафедры военно-морской терапии Военно-медицинской академии им. С.М. Кирова. 198013, Россия, г. Санкт-Петербург, Загородный пр-т, д. 47. eLIBRARY.RU SPIN: 2781-9507. https://orcid.org/0000-0003-1363-6860. E-mail: cherkashin_dmitr@mail.ru
Шарова Наталья Викторовна — к. м. н., доцент кафедры военно-морской терапии Военно-медицинской академии им. С.М. Кирова. 198013, Россия, г. Санкт-Петербург, Загородный пр-т, д. 47. eLIBRARY.RU SPIN: 5591-9782. https://orcid.org/0000-0002-0120-0632. E-mail: natali.sharowa2014@yandex.ru
Шуленин Константин Сергеевич — д. м. н., доцент, заместитель начальника кафедры военно-морской терапии Военно-медицинской академии им. С.М. Кирова. 194044, Россия, г. Санкт-Петербург, ул. Академика Лебедева, д. 6. eLIBRARY.RU SPIN: 8476-1052. https://orcid.org/0000-0002-3141-7111. E-mail: shulenink@mail.ru
Орлов Игорь Лазаревич — врач-кардиолог клиники военно-морской терапии Военно-медицинской академии им. С.М. Кирова. 198013, Россия, г. Санкт-Петербург, Загородный пр-т, д. 47. E-mail: igor_orlov_2010@mail.ru
Соболев Алексей Дмитриевич (автор для переписки) — к. м. н., преподаватель кафедры военно-морской терапии Военно-медицинской академии им. С.М. Кирова. 198013, Россия, г. Санкт-Петербург, Загородный пр-т, д. 47. eLIBRARY.RU SPIN: 3831-6584. https://orcid.org/0000-0003-1908-7954. E-mail: sobolevvmeda@rambler.ru
Филиппова Яна Алексеевна — врач-кардиолог клиники военно-морской и госпитальной терапии Военно-медицинской академии им. С.М. Кирова. 198013, Россия, г. Санкт-Петербург, Загородный пр-т, д. 47. E-mail: filmo.ja@rambler.ru
Rhabdomyolysis — a rare extrapulmonary manifestation of community acquisited pneumonia caused by Mycoplasma pneumoniae
D.V. Cherkashin, N.V. Sharova, K.S. Shulenin, I.L. Orlov, A.D. Sobolev, Y.A. Filippova
S.M. Kirov Military Medical Academy; 6 Academician Lebedev Str., St. Petersburg, Russian Federation 194044
Abstract
Aim. To present a clinical case of a 19-year-old patient with community-acquired pneumonia (CAP) caused by Mycoplasma pneumoniae, which was complicated by a rare extrapulmonary manifestation in the form of rhabdomyolysis.
Key points. The clinical case demonstrates a variant of mycoplasma CAP in an adult patient. M. pneumoniae infection was confirmed by a positive PCR test. Characteristic is contact with a patient with mycoplasma CAP in an infectious focus, a flu-like onset of the disease. Unlike most mild mycoplasma infections with a minimally expressed clinical picture and inflammatory response, the patient had a long period of febrile temperature and severe intoxication, significant laboratory changes and bilateral polysegmental lung damage. The development of signs of rhabdomyolysis (myalgia, increased creatine phosphokinase (CPK) to 2066 U/L, myoglobinuria) in the acute period of the disease is a rare extrapulmonary manifestation of mycoplasma CAP in adults, dangerous for the development of acute renal failure (ARF).
Conclusion. The patient's young age, timely initiation of hydration, and antibacterial therapy aimed at M. pneumoniae made it possible to prevent the development of acute renal failure due to rhabdomyolysis. An increase in CPK, in the absence of other explanations for this phenomenon, should include mycoplasma CAP in the differential diagnosis of rhabdomyolysis.
Key words: community-acquired pneumonia, Mycoplasma pneumoniae, creatine phosphokinase, rhabdomyolysis.
Д.В. Черкашин, Н.В. Шарова, К.С. Шуленин, И.Л. Орлов, А.Д. Соболев, Я.А. Филиппова
ФГБВОУ ВО «Военно-медицинская академия имени С.М. Кирова» Министерства обороны Российской Федерации; Россия, г. Санкт-Петербург
Актуальность внебольничной пневмонии (ВП) определяется ее большой распространенностью, трудностями этиологической верификации, особенностями клинической картины и вероятностью развития осложнений. По данным сборника ФГБУ «ЦНИИОИЗ» Минздрава России, в 2022 году заболеваемость взрослого населения России с диагнозом внебольничная пневмония, установленным впервые в жизни, составила 670,2 (в Санкт-Петербурге — 358) на 100 тысяч взрослого населения. Общий коэффициент смертности находился на уровне 51,3 (в Санкт-Петербурге — 26,3) на 100 тысяч населения1.
Европейские данные свидетельствуют о том, что среди микроорганизмов, вызывающих ВП, большое значение имеют атипичные возбудители, на которые приходится 5–12% всех случаев пневмонии, в том числе Mycoplasma pneumoniae [1]. Микоплазменная пневмония ежегодно фиксируется при поражении легких у 1% населения Соединенных Штатов Америки [2]. Наиболее часто она поражает детей, лиц молодого возраста — в основном в организованных коллективах (военнослужащих, студентов, школьников старших классов), но могут быть и спорадические случаи [3].
Из клинических рекомендаций Минздрава России 2021 года известно, что при нетяжелом течении ВП доля M. pneumoniae и Chlamydophila pneumoniae в этиологической структуре суммарно достигает 20–30%, при тяжелых формах заболевания — 7,0 ± 3,4%2. С.А. Рачина и соавт. выявили у больных с ВП, обследованных методом полимеразной цепной реакции (ПЦР), микоплазму в 15,9% случаев, в том числе в 80,9% — в качестве единственного возбудителя [4]. Е.В. Сперанская и соавт. отметили, что спустя 4 года, прошедшие с начала пандемии, наблюдается увеличение случаев регистрации инфекции, вызванной M. pneumoniae [5]. У взрослых, особенно у пожилых пациентов, микоплазменная пневмония может сочетаться с другими бактериальными возбудителями и респираторными вирусами и утяжелять течение ВП [6]. Приведенные статистические данные привлекают пристальное внимание к микоплазменной инфекции у взрослых.
В последние годы в зарубежной литературе возрос интерес к пневмонии, вызванной M. pneumoniae, в связи с выявлением разнообразных внелегочных проявлений ВП, которые наблюдаются у 10% взрослого населения [2]. Настороженность по поводу синдрома рабдомиолиза у врачей первичного звена низкая. Наиболее часто с клинической картиной рабдомиолиза сталкиваются травматологи-ортопеды и реаниматологи. Однако практика показывает, что существует более широкий спектр специальностей, для которых знания клинической картины, особенностей терапии и профилактики этого синдрома являются необходимыми при практической работе с определенным контингентом больных терапевтического профиля. Рабдомиолиз считается характерным проявлением атипичных пневмоний в педиатрической популяции [7, 8] и является редким внелегочным проявлением у взрослых [9, 10, 11], что побудило нас к описанию данного клинического случая.
Цель статьи: представить клинический случай пациента 19 лет с ВП, вызванной M. pneumoniae, с развитием редкого внелегочного проявления в виде рабдомиолиза.
Клиническое наблюдение
Пациент Л. 19 лет заболел остро 23.09.2023 г., когда после переохлаждения и контакта с больными острой респираторной вирусной инфекцией почувствовал озноб, отмечал повышение температуры тела до 38 ºC, сухой кашель. Подобные симптомы были еще у 3 его сослуживцев. Все больные были изолированы в лазарет, откуда позднее их госпитализировали в другие стационары. У одного из пациентов была диагностирована ВП вирусно-бактериальной этиологии (микоплазменная, аденовирусная).
На фоне приема арбидола и парацетамола у больного сохранялась фебрильная температура (40–41 ºC), появились головные боли, боли в горле и правом ухе при глотании, тошнота, расстройство стула, боли в икроножных мышцах, из-за которых пациент большую часть времени находился в постели. На 3-и сутки он отметил умеренные ноющие разлитого характера боли в животе, головокружения при подъеме с постели, появление темной мочи. В связи с сохранением фебрильной температуры и выраженными симптомами интоксикации к концу 3-х суток болезни пациент был переведен в клинику военно-морской терапии Военно-медицинской академии им. С.М. Кирова.
Из анамнеза известно, что больной не имел отягощенной наследственности, отрицал травмы, экстремальные физические нагрузки, путешествия, курение, употребление алкоголя и наркотиков, прием статинов, COVID-19. В 2022 году пациент перенес ангину. Вакцинирован от гриппа и пневмококка в январе 2023 года.
При поступлении в стационар состояние больного расценено как тяжелое. Температура тела — 39,3 ºС. Индекс массы тела — 21 кг/м2. Кожные покровы были влажные, горячие; склеры и слизистые чистые. Пальпировались мелкие безболезненные подчелюстные лимфоузлы. Отмечалась легкая болезненность при пальпации мышц бедер. Пульс — 98 ударов в минуту, ритмичный, удовлетворительного наполнения и напряжения. Артериальное давление — 110/90 мм рт. ст. Границы сердца не изменены, тоны сердца чистые, ясные. SaO2 при дыхании воздухом — 97%. Носовое дыхание симметричное. Частота дыхания — 18 вдохов в минуту. Голосовое дрожание сохранено. Отмечалось укорочение перкуторного тона слева ниже угла лопатки. Дыхание было ослаблено в нижних отделах с обеих сторон, справа выше 6-го ребра по передней поверхности и слева ниже угла лопатки по заднебоковой поверхности — влажные хрипы. Миндалины были увеличены. Живот был безболезненный; печень, селезенка, почки не пальпировались. Суточный диурез 25.09.2023 г. составил 500 мл, 26.09.2023 г. — 650 мл. Результаты основных лабораторно-инструментальных данных представлены в таблице 1.
Таблица 1. Показатели основных клинических и биохимических анализов у пациента Л. при поступлении и при выписке из стационара
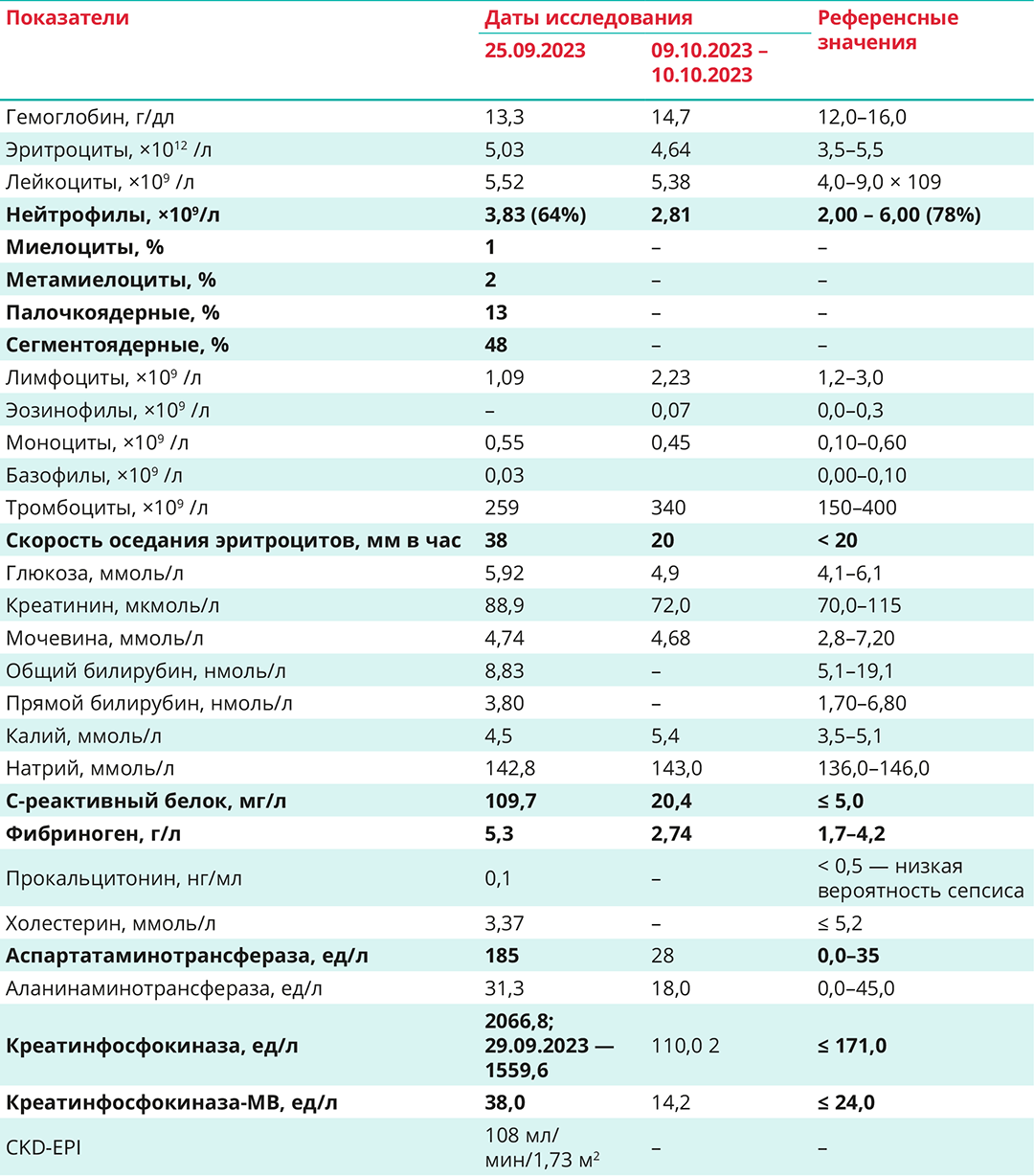
Посев крови 27.09.2023 г. стерилен. Антитела к ВИЧ ½, анти-НCV и HBs-Ag не выявлены. ПЦР на SARS-COV-2 отрицателен. Проведена молекулярно-генетическая диагностика: РНК вирусов парагриппа 1, 2, 3, 4-го типов, респираторно-синцитиального вируса, метапневмовируса, риновируса, коронавируса и ДНК аденовируса групп В, С, Е, а также ДНК бокавируса не выявлены. 27.09.2023 г. при выявлении бактериальных возбудителей молекулярно-генетическим методом были обнаружены ДНК M. pneumoniae, ДНК C. pneumoniae не выявлено.
При анализе посева из зева от 27.09.2023 высеян Streptoccus mitis 105. Анализ мочи от 26.09.2023 г. показал: удельный вес — 1,030, темно-бурый цвет, лейкоциты — 2–3 в п/зр., эритроциты 2–3 в п/зр., уробилин +; белок — 0,76 г/л; глюкоза > более 55 ммоль/л, реакция на миоглобин с сульфатом аммония положительная. Газы артериальной крови: pH — 7,38, PCO2 — 41 мм рт. ст.; PO2 — 87 мм рт. ст.
Согласно рентгенографическому исследованию от 25.09.2023 г. определен участок затенения в верхней доле правого легкого, широким основанием прилежащий к междолевой плевре, средней и высокой степени интенсивности, с наличием линейных затенений в окружающей легочной ткани — плевропневмония; отмечалась инфильтрация в базальных отделах левого легкого; лимфоузлы не были увеличены; жидкости в плевральных полостях не было (рис. 1). При проведении компьютерной томографии 26.09.2023 г. диагностирована двусторонняя полисегментарная пневмония в S2, S3 справа и S1, S2, S4, S5, S8, S9, S10 слева. Придаточные пазухи носа были без патологии (рис. 2).
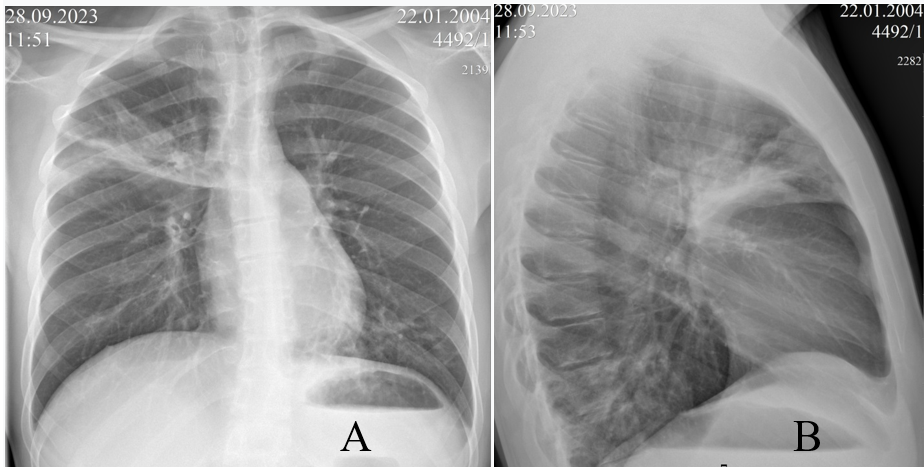
Рис. 1. Рентгенограммы пациента Л. при поступлении в стационар: А и В — прямая и правая боковая проекции стоя на вдохе. Здесь и далее в статье иллюстрации авторов
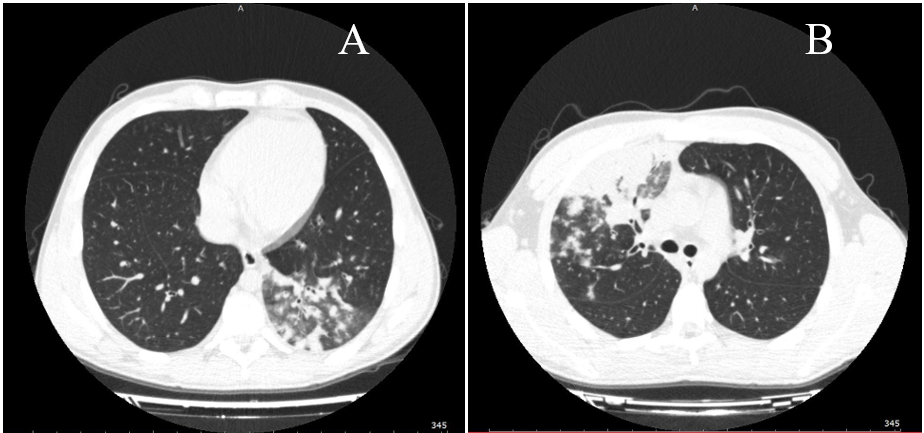
Рис. 2. Результаты компьютерной томографии высокого разрешения пациента Л.: А — инфильтрация легочной ткани в S1, S2, S4, S5, S8, S9, S10 слева; В — инфильтрация легочной ткани в S2, S3 справа
Согласно электрокардиограмме, определялся синусовый ритм 74 удара в минуту, без особенностей. По результатам эхокардиографии, камеры сердца не были расширены; нарушений сократительной способности миокарда не было; отмечена нормальная систолическая и диастолическая функция левого желудочка; перикард, крупные сосуды, клапаны сердца были в норме; расчетное систолическое давление в легочной артерии не было повышено; свободной жидкости в полости перикарда не отмечалось. Ультразвуковое исследование органов брюшной полости показало признаки спленомегалии — 13,3 × 4,9 × 8,2 см; почки и мочевыделительная система были без особенностей. Согласно заключению отоларинголога, диагностирован острый отит среднего уха, хронический тонзиллит был вне обострения.
Установлен диагноз: Основное заболевание: Внебольничная пневмония, вызванная M. Pneumoniae, двусторонняя полисегментарная с локализацией в S2, S3 правого легкого и S1, S2, S4, S5, S8, S9, S10 левого легкого, тяжелое течение. Осложнение: рабдомиолиз, дыхательная недостаточность 0 ст. (SMRT/СО — 1 балл). Сопутствующее заболевание: хронический тонзиллит вне обострения. Острый правосторонний средний отит.
Пациенту проводилась антибактериальная терапия: моксифлоксацин 400 мг в/в (в связи с развитием аллергической реакции в виде обильной папулезной сыпи был заменен на кларитромицин 500 мг), цефтриаксон/сульбактам 1,0 в/м 2 раза в сутки в сочетании с осельтамивиром 75 мг 2 раза в сутки 5 дней. Проводилась гидратация (раствором Рингера лактата, 0,9%-ным раствором натрия хлорида — первые 2 суток до 1000 мл, 5 дней по 400 мл с восстановлением диуреза на 2-е сутки). Вводился эноксапарин 0,6 мл п/к на фоне отхаркивающих и бронхолитических средств, осуществлялось полоскание горла раствором гексидина, применялись препараты Ингалипт, Хилак форте, проводилась физиотерапия.
Динамика основных клинических проявлений у больного с внебольничной пневмонии, вызванной M. pneumoniae, представлена на рисунке 3.
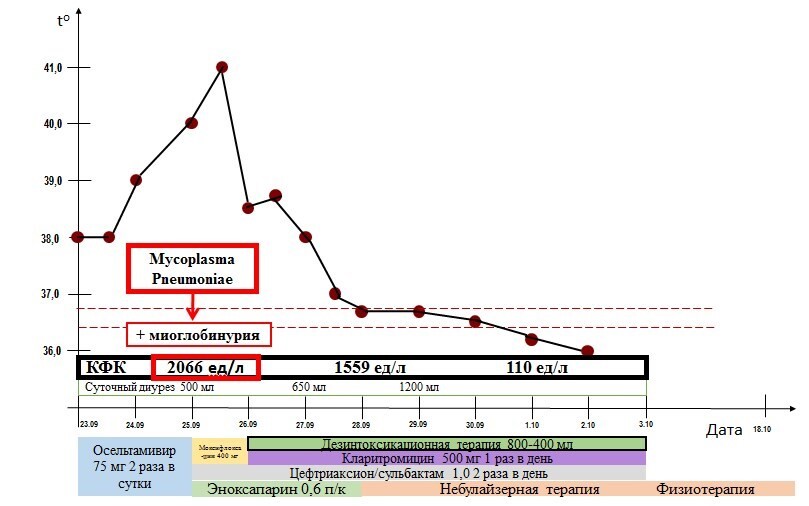
Рис. 3. Динамика основных клинических проявлений у больного с внебольничной пневмонии, вызванной M. pneumoniae
Температура тела у пациента снизилась на 5-е сутки пребывания в стационаре и нормализовалась к 6-м. Постепенно уменьшился кашель, исчезли головные боли, диарея и боли в животе, нормализовался стул, восстановился аппетит. К 5-м суткам исчезли боли в горле и правом ухе. До 8-х суток сохранялись миалгии. 11.10.2023 г. нормализовалась лейкоцитарная формула, снизилась скорость оседания эритроцитов (СОЭ) до 30 мм в час, С-реактивный белок (СРБ) — 20,4 мг/л. К 26.09.2023 г. снизился уровень креатинфосфокиназы (КФК) до 1559,6 ед/л и к 01.10.2023 г. нормализовался до 110,0 ед/л, КФК-МВ — до 14,2 ед/л. Нормализовались показатели анализа мочи. На рентгенограмме от 09.10.2023 г. было отмечено полное рассасывание инфильтрации в легких, определялись плевродиафрагмальные спайки слева.
Больной выписан из стационара на 24-е сутки в удовлетворительном состоянии. Ему рекомендовано наблюдение медицинской службы, контрольный анализ мочи и крови (креатинина, мочевины), осмотр отоларинголога.
Обсуждение
Пациент был доставлен в клинику военно-морской терапии из инфекционного очага с симптомами острой респираторной вирусной инфекции, 26.09.2023 г. была доказана двусторонняя полисегментарная пневмония, вызванная M. pneumoniae. Клиническая картина заболевания характеризовалась гриппоподобным началом, свойственным большинству вирусных инфекций, что в ряде случаев усложняет постановку правильного диагноза и откладывает назначение специфической терапии.
Стоит отметить, что у взрослых пациентов, инфицированных M. pneumoniae, клинические симптомы часто отсутствуют, а выраженная интоксикация и стойкая фебрильная температура тела нехарактерны [12, 13, 14]. Особенностью течения ВП у данного пациента являлось наличие упорного, прогрессивно усиливающегося кашля. При 2-стороннем полисегментарном поражении легких с характерной локализацией в верхней доле правого легкого и в нижней доле слева отсутствовали мокрота, одышка и признаки дыхательной недостаточности, имелись влажные хрипы в легких.
M. pneumoniae была подтверждена методом молекулярно-генетического анализа. Результаты лабораторных исследований выявили нормальный уровень лейкоцитов — 5,52 × 109 со сдвигом лейкоцитарной формулы влево до миелоцитов, ускорение СОЭ до 38 мм в час, повышение СРБ — 109,7 мг/л, что в сочетании с результатами рентгенографии характеризовало острый воспалительный процесс в легких.
Обращало на себя внимание повышение уровня КФК — 2066 ед/л (≤ 171,0), КФК-МВ — 38,0 ед/л (≤ 24,0) и аспартатаминотрансферазы (АСТ) — 185 ед/л (0,0–35), что могло свидетельствовать о полиорганной недостаточности, однако не было признаков заинтересованности других систем организма. Сочетание значительного повышения общей КФК, превышающее референсные значения показателя более чем в 12 раз, с жалобами больного на миалгии, появление темно-бурой мочи с положительной реакцией на миоглобин позволили предположить возникновение рабдомиолиза.
Частота развития внелегочных проявлений у взрослых, инфицированных микоплазмой, составляет менее 5–10% [9]. Впервые упоминание о внелегочных проявлениях при этой патологии появилось в 1979 году: T.L. Rothstein и соавт. описали неврологические поражения (полимиозит, поперечный миелит, восходящий полиневрит, двусторонний неврит лицевого нерва и потерю слуха) у 3 детей [15]. В последующем были представлены разнообразные внелегочные проявления в педиатрической практике. В работе T. Saraya и соавт. приводится перечень внелегочных проявлений ВП микоплазменного генеза [2] (табл. 2).
Таблица 2. Перечень внелегочных проявлений внебольничной пневмонии, вызванной M. pneumoniae
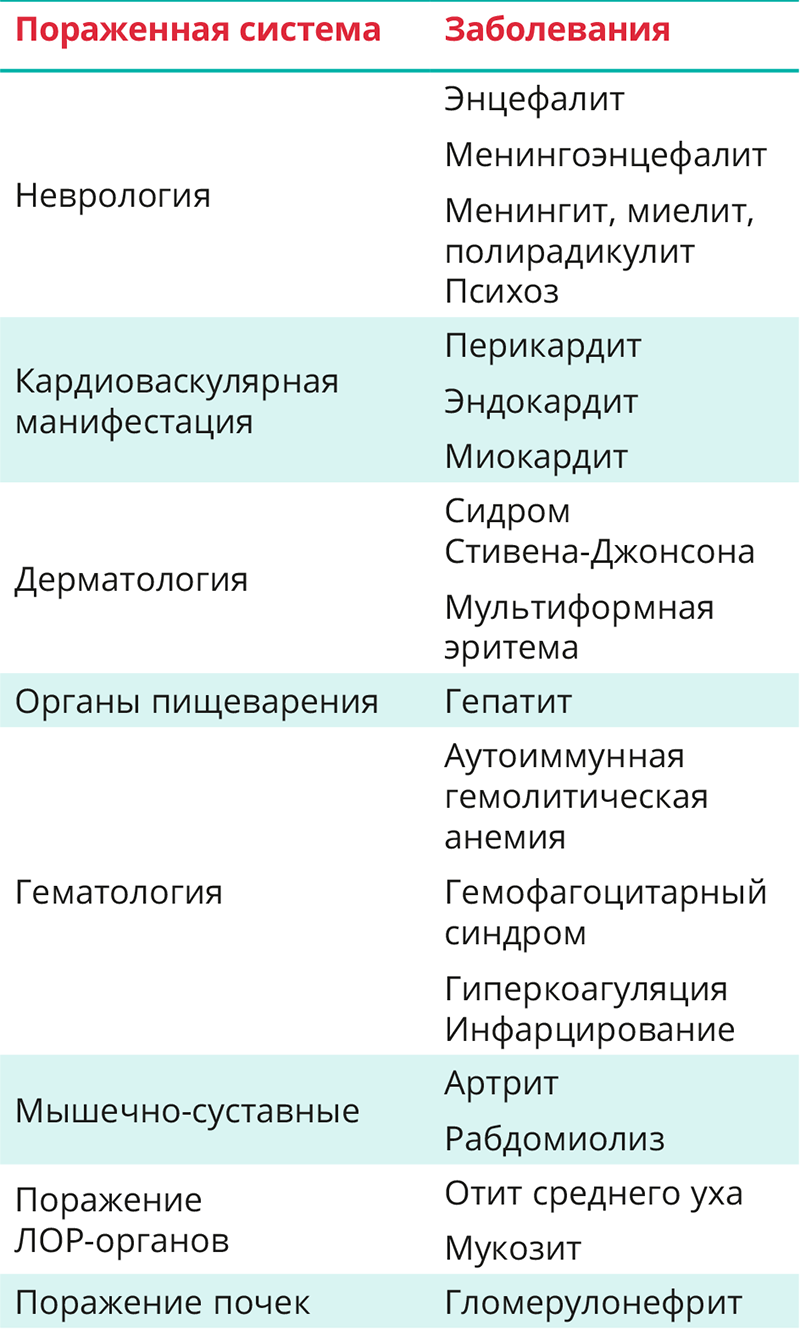
Рабдомиолиз — клинический синдром, при котором разрушаются ткани скелетных мышц. Триада признаков, включающая повышение уровня КФК, миоглобинурию и мышечную слабость (миалгии), присутствует менее чем у 10% пациентов. Рабдомиолиз приводит к высвобождению в плазму большого количества потенциально токсичных внутриклеточных веществ, включая КФК и миоглобин. Внелегочные проявления M. pneumoniae объясняются тремя вариантами воздействия:1) прямым влиянием, когда M. pneumoniae стимулирует выработку воспалительных цитокинов; 2) косвенным влиянием, когда бактерия запускает выработку аутоиммунных комплексов, которые воздействуют на отдаленные органы или система организма; 3) развитием сосудистой реакции с повреждением органов за счет окклюзии сосудов. Прямое цитотоксическое действие на эпителий слизистой оболочки респираторного тракта осуществляет специфический токсин CARDS (community-acquired respiratory distress syndrometoxin — токсин внебольничного респираторного дистресс-синдрома).
Наиболее часто при данной патологии в сыворотке крови отмечаются повышенные концентрации КФК (более чем в 5 раз выше верхней границы нормы или > 1000 МЕ/л), миоглобина, лактатдегидрогеназы, калия, креатинина и АСТ. Повышенный уровень миоглобина в моче является дополнительным маркером рабдомиолиза: он осаждается в клубочковом фильтрате, что приводит к острому повреждению почек. В целом у 50% пациентов с рабдомиолизом развивается острая почечная недостаточность (ОПН). Она является наиболее частым системным осложнением рабдомиолиза и причиной высокого процента инвалидизации и смертности.
Наклонность к развитию ОПН в определенной степени связана с уровнем КФК. Приведенные в литературе значения КФК (при немногочисленных случаях рабдомиолиза у пациентов с микоплазменной пневмонией) колебались от 792,0 до 160000 ед/л [10]. Повышение КФК до 160000 ед/л, описанное у пациента с ОПН, потребовало применения гемодиализа. Максимальная активность КФК отмечается на 3–5-й день ВП, миоглобина — в течение 1-х суток. Клинические последствия рабдомиолиза могут варьировать от бессимптомного течения до миалгии, электролитных нарушений, повышения уровня мочевой кислоты и креатинина, гипокальциемии, гиперкалиемии, ОПН [11].
Снижение суточного диуреза, миоглобинурия при нормальных показателях креатинина, мочевины, электролитов были расценены нами как возможность развития ОПН на фоне рабдомиолиза. В описанной ситуации большое значение имела оценка степени нарушения диуреза: уменьшение количества выделяемой мочи на 8–10% при наличии миглобинурии не исключало развития такого осложнения. Возможно, появление миоглобинурии при сравнительно невысоких цифрах КФК можно связать с тонзилло-ренальными влияниями на фоне хронического тонзиллита.
Известно, что существует множество триггеров, которые приводят к рабдомиолизу. Среди них травма, ишемия, чрезмерная нагрузка, метаболическая миопатия, экстремальные температуры, гипотиреоз, лекарства, наркотики (алкоголь, героин, кокаин, амфетамин, метадон, диэтиламид D-лизергиновой кислоты), электролитные нарушения (гипокалиемия, гипофосфатемия) и некоторые инфекции. Инфекционные причины — грипп А и В, вирус Коксаки, вирус Эпштейна-Барра, простой герпес, парагрипп, аденовирус, эховирус, энтеровирус, вирус иммунодефицита человека, цитомегаловирус, ветряная оспа и другие, среди которых M. pneumoniae является редкой, но очень серьезной. Термолабильность рассматривается как один из факторов, провоцирующих рабдомиолиз во время лихорадки. В этом случае следует учитывать 2 момента: повышение температуры тела и существование провоспалительных цитокинов [16].
Диагноз рабдомиолиза вне зависимости от его причины ставится на основании комбинации клинических и лабораторных данных, после чего должно последовать немедленное вмешательство для предотвращения любых процессов, вызывающих повреждение мышц, а также для профилактики и лечения известных осложнений заболевания [17, 18].
В конце 2021 года состоялся клинический консенсус комитета по интенсивной терапии American Association for the Surgery of Trauma (AAST), по результатам которого были сформулированы рекомендации по ведению пациентов с рабдомиолизом. В документе содержатся сведения о причинах распада мышечных волокон, особенностях диагностики, лечения и профилактики острого рабдомиолиза у пациентов [19]. Исходя из рекомендаций клинического консенсуса больному проводилась активная гидратация (раствором Рингера лактата, 0,9%-ным раствором натрия хлорида — в первые 2 суток до 1000 мл, 5 дней по 400 мл с восстановлением диуреза на 2-е сутки) в сочетании с антибиотиками с антимикоплазменной активностью (моксифлоксацином, кларитромицином, цефтриаксоном/сульбактамом). Ранняя инфузионная терапия при рабдомиолизе улучшает кровоток в почечных канальцах, снижает концентрацию нефротоксинов (миоглобина и др.) в крови и обеспечивает адекватную почечную перфузию для предотвращения ОПП.
Молодой возраст пациента, наличие ВП микоплазменной этиологии в форме моноинфекции, отсутствие коморбидной патологии, своевременно начатая гидратация и специфическая антибактериальная терапия, направленная на выявленный возбудитель, позволили предупредить развитие потенциально опасного внелегочного проявления микоплазменной инфекции в виде ОПН на фоне рабдомиолиза и привели к полному клиническому выздоровлению пациента.
Заключение
Представленный клинический случай демонстрирует вариант микоплазменной ВП у взрослого пациента с редким внелегочным проявлением в виде рабдомиолиза [10]. Инфицирование M. pneumoniae было подтверждено положительным ПЦР-тестом и ответом на лечение кларитромицином в сочетании с цефтриаксоном/сульбактамом. Характерными являлись контакт с больным микоплазменной пневмонией в инфекционном очаге, гриппоподобное начало заболевания. В отличие от большинства легко протекающих клинических вариантов микоплазменных инфекций в детской практике — с минимально выраженными клинической картиной и воспалительным ответом, у данного пациента имели место длительный период фебрильной температуры и выраженной интоксикации, яркие лабораторные сдвиги и двустороннее полисегментарное поражение легких с захватом верхней доли правого легкого и нижней доли слева. Внелегочные проявления заболевания характеризовались развитием отита и рабдомиолиза, который был подтвержден наличием у больного миалгий, повышением КФК до 2066 ед/л, обнаружением миоглобинурии.
Молодой возраст пациента, отсутствие коморбидной патологии, своевременно начатая гидратация в сочетании с противомикоплазменной антибактериальной терапией позволили предупредить развитие ОПН на фоне рабдомиолиза и привели к полному клиническому выздоровлению пациента. Важно подчеркнуть, что повышение КФК при отсутствии других объяснений этого феномена должно послужить основанием для включения в дифференциальный диагноз рабдомиолиза ВП микоплазменной этиологии.
1 Из доклада академика РАН С.Н. Авдеева на XXXIII Национальном Конгрессе по заболеваниям органов дыхания (Москва 10-13 октября 2023 г.). URL: https://spulmo.ru/kongressy/33-kongress/ (дата обращения: 26.03.2024 г.)
2 Клинические рекомендации «Внебольничная пневмония у взрослых». М., 2021. URL: https://www.antibiotic.ru/files/306/kr654.pdf (дата обращения: 25.03.2024)
Предыдущая статья
С.С. Байрамова1, О.В. Цыганкова1, 2, К.Ю. Николаев1, А.А. Старичков...
Следующая статья
О.В. Михайлова1, 2, М.М. Петрова1, О.Л. Лопатина1, 3, Д.С. Каскаева...