Влияние синдрома обструктивного апноэ сна на диастолическую функцию сердца (систематический обзор)
- Учреждение
- Резюме
- Для цитирования
- Авторы
- Abstract
- Полный текст
- среднее е/е’ > 14;
- септальная е’ < 7 см/с и латеральная е’ < 10 см/с;
- максимальная скорость трикуспидальной регургитации > 2,8 м/с;
- индекс объема левого предсердия > 34 мл/м2.
- Степени тяжести СОАС: легкая — от 5/ч до 14/ч, умеренная — от 15/ч до 29/ч, тяжелая — ≥ 30/ч.
- АГ — артериальная гипертензия, ИАГ — индекс апное/гипопное, ЛЖ — левый желудочек, GLS — global longitudinal strain (глобальная продольная деформация левого желудочка), sPAP — систолическое давление в легочной артерии.
- Литература
- Glantz H., Thunström E., Johansson M.C., Wallentin Guron C. et al. Obstructive sleep apnea is independently associated with worse diastolic function in coronary artery disease. Sleep Med. 2015;16(1):160–7. DOI: 10.1016/j.sleep.2014.08.018
- Arias M.A., García-Río F., Alonso-Fernández A., Mediano O. et al. Obstructive sleep apnea syndrome affects left ventricular diastolic function: effects of nasal continuous positive airway pressure in men. Circulation. 2005;112(3):375–83. DOI: 10.1161/CIRCULATIONAHA.104.501841
- Kharitonov M.A., Tarasov V.A., Grishaev S.L., Filippov А.Е. et al. Determination of the most informative indicators of right-ventricular dysfunction in patients with chronic obstructive pulmonary disease. Vestnik of Saint Petersburg University. Medicine. 2020;15(2):115–23. DOI: 10.21638/spbu11.2020.203
- Варавин Н.А., Тарасов В.А., Харитонов М.А., Локшина Т.Р. Эхокардиографическая оценка правожелудочковой дисфункции у пациентов с хронической обструктивной болезнью легких. В кн.: Мазуров В.И., Трофимов Е.А., ред. Боткинские чтения: сборник тезисов Всероссийского терапевтического конгресса с международным участием, Санкт-Петербург, 29–30 апреля 2020 года. СПб.: Санкт-Петербургская общественная организация «Человек и его здоровье»; 2020:47–8. Varavin N.A., Tarasov V.A., Kharitonov M.A., Lokshina T.R. Echocardiographic evaluation of right ventricular dysfunction in patients with chronic obstructive pulmonary disease. In: Mazurov V.I., Trofimov E.A., eds. Botkin Readings: collection of abstracts of the All-Russian Therapeutic Congress with international participation, St. Petersburg, April 29–30, 2020. SPb.: St. Petersburg public organization "Man and his Health"; 2020;47–8. (in Russian)
- Куликов А.Н., Кучмин А.Н., Казаченко А.А., Галактионов Д.А. и др. Кардиологические маски синдрома обструктивного апноэ во время сна. Артериальная гипертензия. 2015;21(3):309–18. Kulikov A.N., Kuchmin A.N., Kazachenko A.A., Galaktionov D.A. et al. The cardiological masks of obstructive sleep apnea syndrome. Arterial Hypertension. 2015;21(3):309–18. (in Russian). DOI: 10.18705/1607-419X-2015-21-3-309-318
- Соломаха А.Ю., Лисовская Н.А., Бочкарёв М.В., Коростовцева Л.С. и др. Нарушения дыхания во сне у людей разных возрастных групп. Российский физиологический журнал им. И.М. Сеченова. 2020;106(1):31–43. Solomakha A.Yu., Lisovskaya N.A., Bochkarev M.V., Korostovtseva L.S. et al. Sleep-disordered breathing in different age categories. Russian Journal of Physiology. 2020;106(1):31–43. (in Russian). DOI: 10.31857/S0869813920010100
- Скворцова Р.Д., Казаченко А.А., Куликов А.Н., Хубулава Г.Г. и др. Cиндром обструктивного апноэ во сне у лиц после коронарного шунтирования с пароксизмами фибрилляции предсердий в послеоперационном периоде: первые результаты исследования. Креативная кардиология. 2018;12(2):120–9. Skvortsova R.D., Kazachenko A.A., Kulikov A.N., Khubulava G.G. et al. Patients with obstructive sleep apnea syndrome after coronary artery bypass grafting with paroxysms of atrial fibrillation in postoperative period: the first results of study. Creative Cardiology. 2018;12(2):120–9. (in Russian). DOI: 10.24022/1997-3187-2018-12-2-120-129
- Медведева Е.А., Коростовцева Л.С., Сазонова Ю.В., Бочкарёв М.В. и др. Синдром обструктивного апноэ во сне при хронической сердечной недостаточности: взгляд кардиолога. Российский кардиологический журнал. 2018;1:78–82. Medvedeva E.A., Korostovtseva L.S., Sazonova Yu.V., Bochkarev M.V. et al. Obstructive sleep apnea syndrome in congestive heart failure: cardiologist perspective. Russian Journal of Cardiology. 2018;1:78–82. (in Russian). DOI: 10.15829/1560-4071-2018-1-78-82
- Овчинников А.Г., Агеев Ф.Т., Алёхин М.Н., Беленков Ю.Н. и др. Диастолическая трансторакальная стресс-эхокардиография с дозированной физической нагрузкой в диагностике сердечной недостаточности с сохраненной фракцией выброса: показания, методология, интерпретация результатов. Согласованное мнение экспертов, выработанное под эгидой ФГБУ «Национальный медицинский исследовательский центр кардиологии» МЗ РФ, Общества специалистов по сердечной недостаточности (ОССН) и Российской ассоциации специалистов ультразвуковой диагностики в медицине (РАСУДМ). Кардиология. 2020;60(12):48–63. Ovchinnikov A.G., Ageev F.T., Alekhin M.N., Belenkov Yu.N. et al. The role of diastolic transthoracic stress echocardiography with incremental workload in the evaluation of heart failure with preserved ejection fraction: indications, methodology, interpretation. Expert consensus developed under the auspices of the National Medical Research Center of Cardiology, Society of Experts in Heart Failure (SEHF), and Russian Association of Experts in Ultrasound Diagnosis in Medicine (REUDM). Kardiologiia. 2020;60(12):48–63. (in Russian). DOI: 10.18087/cardio.2020.12.n1219
- Moher D., Liberati A., Tetzlaff J., Altman D.G.; PRISMA Group. Preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement. BMJ. 2009;339:b2535. DOI: 10.1136/bmj.b2535
- Дорошенко Д.А., Беневская М.А., Ветшева Н.Н. Трансторакальная эхокардиография у взрослых: методические рекомендации. Серия «Лучшие практики лучевой и инструментальной диагностики». Вып. 54. М.; 2020. 40 с. Doroshenko D.A., Benevskaya M.A., Vetsheva N.N. Transthoracic echocardiography in adults: methodological recommendations. The series "Best practices of radiation and instrumental diagnostics". Issue 54. M.; 2020. 40 p. (in Russian)
- Kim S.H., Cho G.Y., Shin C., Lim H.E. et al. Impact of obstructive sleep apnea on left ventricular diastolic function. Am. J. Cardiol. 2008;101(11):1663–8. DOI: 10.1016/j.amjcard.2008.01.056
- Bitter T., Faber L, Hering D., Langer C. et al. Sleep-disordered breathing in heart failure with normal left ventricular ejection fraction. Eur. J. Heart Fail. 2009;11(6):602–8. DOI: 10.1093/eurjhf/hfp057
- Sun Y., Yuan H., Zhao M.Q., Wang Y. et al. Cardiac structural and functional changes in old elderly patients with obstructive sleep apnoea-hypopnoea syndrome. J. Int. Med. Res. 2014;42(2):395–404. DOI: 10.1177/0300060513502890
- Arikawa T., Toyoda S., Haruyama A., Amano H. et al. Impact of obstructive sleep apnoea on heart failure with preserved ejection fraction. Heart Lung Circ. 2016;25(5):435–41. DOI: 10.1016/j.hlc.2015.09.011
- Wang D., Ma G.S., Wang X.Y., Lu Q.Q. et al. Left ventricular subclinical dysfunction associated with myocardial deformation changes in obstructive sleep apnea patients estimated by real-time 3D speckle-tracking echocardiography. Sleep Breath. 2016;20(1):135–44. DOI: 10.1007/s11325-015-1197-8
- Карасёва Н.В., Гончарова Е.В., Баркан В.С. Кардиогемодинамические показатели у работников локомотивных бригад, страдающих синдромом обструктивного апноэ сна, в зависимости от наличия артериальной гипертензии. Забайкальский медицинский вестник. 2016;4:117–23. Karaseva N.V., Goncharova E.V., Barkan V.S. Cardiohemodynamic indicators of locomotive crews workers, suffering with obstructive sleep apnea, depending on the presence of arterial hypertension. Transbaikalian Medical Bulletin. 2016;4:117–23. (in Russian)
- Varghese M.J., Sharma G., Shukla G., Seth S. et al. Longitudinal ventricular systolic dysfunction in patients with very severe obstructive sleep apnea: a case control study using speckle tracking imaging. Indian Heart J. 2017;69(3):305–10. DOI: 10.1016/j.ihj.2016.12.011
- Бродовская Т.О., Грищенко О.О., Гришина И.Ф., Перетолчина Т.Ф. Особенности ремоделирования сердца у пациентов с синдромом обструктивного апноэ сна и его коморбидной ассоциацией с ожирением в контексте концепции раннего старения. Российский кардиологический журнал. 2019;4:27–34. Brodovskaya T.O., Grishchenko O.O., Grishina I.F., Peretolchina T.F. Features of heart remodeling in patients with obstructive sleep apnea syndrome and its comorbid association with obesity in the context of the senilism concept. Russian Journal of Cardiology. 2019;4:27–34. (in Russian). DOI: 10.15829/1560-4071-2019-4-27-34
- Gupta N., Agrawal S., Goel A.D., Ish P. et al. Profile of sleep disordered breathing in heart failure with preserved ejection fraction. Monaldi Arch. Chest Dis. 2020;90(4). DOI: 10.4081/monaldi.2020.1329
- D'Andrea A., Canora A., Sperlongano S., Galati D. et al. Subclinical impairment of dynamic left ventricular systolic and diastolic function in patients with obstructive sleep apnea and preserved left ventricular ejection fraction. BMC Pulm. Med. 2020;20(1):76. DOI: 10.1186/s12890-020-1099-9
- Sascău R., Zota I.M. Stătescu C., Boișteanu D. et al. Review of echocardiographic findings in patients with obstructive sleep apnea. Can. Respir. J. 2018;2018: 1206217. DOI: 10.1155/2018/1206217
2 ФГБУ «Всероссийский центр экстренной и радиационной медицины имени А.М. Никифорова» Министерства чрезвычайных ситуаций Российской Федерации; Россия, г. Санкт-Петербург
Цель обзора: систематизация опубликованных данных о влиянии синдрома обструктивного апноэ сна (СОАС) на диастолическую функцию левого желудочка (ЛЖ) у пациентов с сохраненной фракцией выброса (ФВ).
Основные положения. Установлено отрицательное влияние СОАС на многие эхокардиографические параметры диастолической функции миокарда ЛЖ у пациентов с еще сохранной ФВ. Пациенты с сердечной недостаточностью с сохраненной ФВ (СНсФВ) и СОАС имеют менее благоприятный прогноз в отношении функции ЛЖ, чем те, у кого при СНсФВ нет СОАС. Убедительные данные о влиянии степени тяжести СОАС на тяжесть диастолической дисфункции не получены.
Заключение. Детальный эхокардиографический скрининг на предмет субклинической сердечной недостаточности может улучшить клинические результаты у больных с СОАС, повысив их осведомленность о последствиях нарушения дыхания во сне. Это может дополнить существующие образовательные, технологические и психосоциальные методы, направленные на повышение приверженности пациентов как к аппаратной терапии, так и к изменению образа жизни.
Ключевые слова: деформация миокарда, диастолическая функция, левый желудочек, синдром обструктивного апноэ сна, сохраненная фракция выброса, хроническая сердечная недостаточность
Скачать PDFСалухов В.В., Харитонов М.А., Чухно С.Д., Дударенко С.В., Варавин Н.А., Суржиков П.В. Влияние синдрома обструктивного апноэ сна на диастолическую функцию сердца (систематический обзор). Вестник терапевта. 2023; 2(57). URL: https://journaltherapy.ru/statyi/vlijanie-sindroma-obstruktivnogo-apnoje-sna-na-diastolicheskuju-funkciju-serdca-sistematicheskij-obzor/ (дата обращения: дд.мм.гг.)
Салухов Владимир Владимирович (автор для переписки) — д. м. н., доцент, начальник 1-й кафедры и клиники (терапии усовершенствования врачей) имени академика Н.С. Молчанова Военно-медицинской академии им. С.М. Кирова Минобороны России. 194044, Россия, г. Санкт-Петербург, ул. Академика Лебедева, д. 6. eLIBRARY.RU SPIN: 4531-6011. http://orcid.org/0000-0003-1851-0941. E-mail: vlasaluk@yandex.ru
Харитонов Михаил Анатольевич — профессор 1-й кафедры и клиники (терапии усовершенствования врачей) имени академика Н.С. Молчанова Военно-медицинской академии им. С.М. Кирова Минобороны России, д. м. н., профессор. 194044, Россия, г. Санкт-Петербург, ул. Академика Лебедева, д. 6. eLIBRARY.RU SPIN: 7678-2278. http://orcid.org/0000-0002-6521-7986. E-mail: micjul11@yandex.ru
Чухно Степан Дмитриевич — клинический ординатор Военно-медицинской академии им. С.М. Кирова Минобороны России. 194044, Россия, г. Санкт-Петербург, ул. Академика Лебедева, д. 6. eLIBRARY.RU SPIN: 5000-3453. E-mail: ivanchuhnov@yandex.ru
Дударенко Сергей Владимирович — д. м. н., профессор, заведующий отделом терапии и интегративной медицины, врач-терапевт ФГБУ ВЦЭРМ им. А.М. Никифорова МЧС России. 194044 Санкт-Петербург, ул. Академика Лебедева, д. 4/2. eLIBRARY.RU SPIN: 9455-8107. http://orcid.org/0000-0001-7278-6418. E-mail: svd2212@mail.ru
Варавин Никита Алексеевич — врач-кардиолог 1-й кафедры и клиники (терапии усовершенствования врачей) имени академика Н.С. Молчанова Военно-медицинской академии им. С.М. Кирова Минобороны России. 194044, Россия, г. Санкт-Петербург, ул. Академика Лебедева, д. 6. eLIBRARY.RU SPIN 4335-8154. http://orcid.org/0000-0001-9389-6018. E-mail: nikvaravin91@mail.ru
Суржиков Павел Владимирович — к. м. н., старший преподаватель 1-й кафедры и клиники (терапии усовершенствования врачей) имени академика Н.С. Молчанова Военно-медицинской академии им. С.М. Кирова Минобороны России. 194044, Россия, г. Санкт-Петербург, ул. Академика Лебедева, д. 6. eLIBRARY.RU SPIN 1120-6325. E-mail: surj.md@gmail.com
The effect of obstructive sleep apnea on diastolic heart function (systematic review)
V.V. Salukhov1, M.A. Kharitonov1, S.D. Chukhno1, S.V. Dudarenko2, N.A. Varavin1, P.V. Surzhikov1
1 Kirov Military Medical Academy; 6 Academician Lebedev Str., Saint Petersburg, Russian Federation 194044
2 Nikiforov’s All-Russian Center for Emergency and Radiation Medicine; 4/2 Academician Lebedev Str., Saint Petersburg, Russian Federation 194044
Aim: To systematize published data on the effect of obstructive sleep apnea (OSA) on left ventricular (LV) diastolic function in patients with preserved ejection fraction (EF).
Key points. The negative effect of OSA on many echocardiographic parameters of LV diastolic myocardial function in patients with still preserved LV has been established. Patients with heart failure with preserved EF (HFpEF) and OSA have a less favorable prognosis for LV function than those who do not have OSA with HFpEF. Convincing data on the effect of the severity of OSA on the severity of diastolic dysfunction have not been obtained.
Conclusion. Detailed echocardiographic screening for subclinical heart failure can improve clinical outcomes in patients with OSA by increasing their awareness of the consequences of sleep breathing disorders. This can complement existing educational, technological and psychosocial methods aimed at increasing patients' adherence to both hardware therapy and lifestyle changes.
Keywords: obstructive sleep apnea syndrome, left ventricular, diastolic function, chronic heart failure, preserved ejection fraction, myocardial deformity.
В.В. Салухов1, М.А. Харитонов1, С.Д. Чухно1, С.В. Дударенко2, Н.А. Варавин1, П.В. Суржиков1
1 ФГБВОУ ВО «Военно-медицинская академия имени С.М. Кирова» Министерства обороны Российской Федерации; Россия, г. Санкт-Петербург
2 ФГБУ «Всероссийский центр экстренной и радиационной медицины имени А.М. Никифорова» Министерства чрезвычайных ситуаций Российской Федерации; Россия, г. Санкт-Петербург
Эпидемиологические данные показывают, что распространенность нарушений дыхания во сне составляет примерно 10% среди населения в целом. В основе данных нарушений лежат два синдрома: обструктивного апное сна (СОАС) и центрального апное сна (ЦАС).
Нарушения дыхания во сне выявлены у 75% пациентов с сердечной недостаточностью со сниженной фракцией выброса (СНнФВ), в то время как при сердечной недостаточности с сохраненной фракцией выброса (СНсФВ) — примерно у 55%. По мнению других авторов, частота СОАС в общей популяции — 20%, а среди людей с ожирением — до 40% [1]. СОАС страдают 2% женщин и 4% мужчин среднего возраста [2].
Различные исследования показывают связь этого состояния с ишемической болезнью сердца, сердечной недостаточностью, нарушениями сердечного ритма, особенно фибрилляцией предсердий, и инсультом [3–7]. Достоверно установлена связь между СОАС и гипертонией [8]. Однако влияние СОАС на диастолическую дисфункцию миокарда, прежде всего миокарда левого желудочка (ЛЖ), именно как независимого фактора остается малоизученным.
Диастолическая дисфункция миокарда рассматривается как предиктор последующих нарушений систолической функции ЛЖ. Распространенность СНсФВ ежегодно увеличивается сильнее, чем частота СНнФВ, и все время остается на 1% больше, что связано с неуклонным старением населения развитых стран [9]. Поэтому определение диастолических нарушений миокарда может помочь в оценке прогноза у пациентов с СНсФВ.
Цель данного обзора: систематизация опубликованных данных о влиянии СОАС на диастолическую функцию ЛЖ у пациентов с сохраненной фракцией выброса (ФВ).
Систематический обзор подготовлен в соответствии с основными принципами руководства PRISMA [10].
Проведен поиск по базам медицинских литературных данных PubMed, EMBASE, Medline, eLIBRARY.ru оригинальных русско- и англоязычных работ, опубликованных с 2005 по ноябрь 2022 года. Дополнительно произведен поиск по референтным ссылкам выявленных статей.
Электронный поиск осуществлялся по следующим ключевым словам: синдром обструктивного апноэ сна, диастолическая функция и obstructive sleep apnea syndrome, ventricular diastolic function. Алгоритм поиска по базам данных представлен на рисунке.
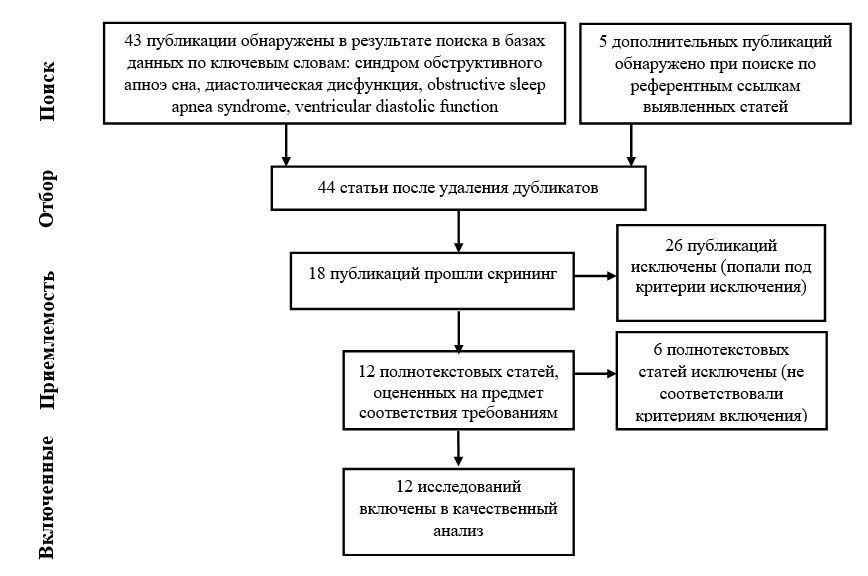
Рис. Поиск литературы в базах данных
Для выбора подходящих исследований использовались следующие критерии:
1) возраст обследуемых превышал 18 лет;
2) СОАС диагностирован с применением полисомнографии и оценен с помощью индекса апное/гипопное (ИАГ);
3) исследование включало контрольную группу, сопоставимую с основной по возрасту, полу и индексу массы тела (ИМТ) участников;
4) в исследовании оценивались общепризнанные эхокардиографические признаки диастолической функции ЛЖ (табл. 1);
5) обследуемые имели сохраненную ФВ ЛЖ, определенную при эхокардиографии.
Критерии исключения:
1) исследования на животных (кроликах, крысах, собаках);
2) исследования с участием пациентов с пороками сердца, перенесших инфаркт миокарда с формированием кардиосклероза или имевших нарушения ритма (например, фибрилляцию предсердий)
3) эпизод внезапной сердечной смерти при проведении исследования.
Стоит отметить, что работы, включающие больных с артериальной гипертензией (АГ), гипертонической болезнью и СНсФВ любого функционального класса, не исключались из обзора, если данные патологии были учтены при статистическом анализе и при подборе исследуемых и контрольных групп.
Все вошедшие в анализ статьи представляют собой когортные исследования.
Риск предвзятости в отдельных исследованиях не оценивался. Сводные показатели не применялись. Дополнительные анализы (например, анализ чувствительности или подгрупп, метарегрессия) не проводились.
Таблица 1. Эхокардиографические показатели диастолической функции левого желудочка (ЛЖ) [11]*
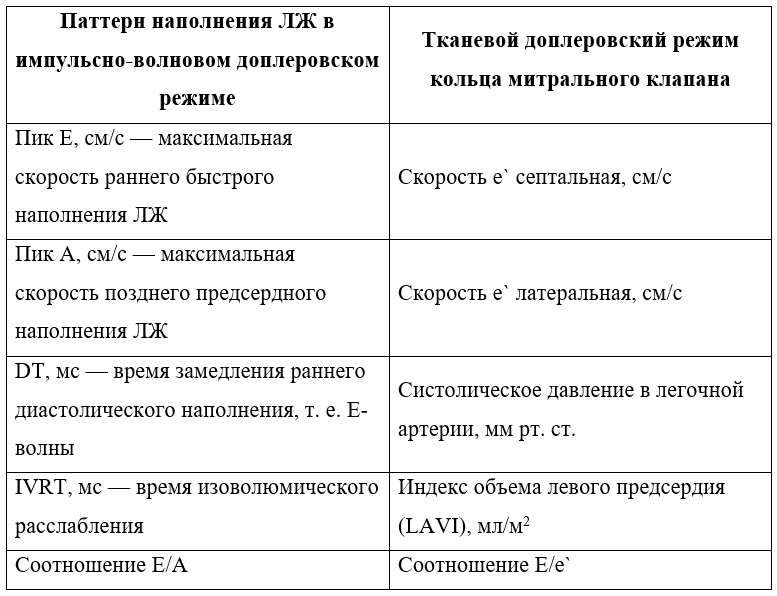
* Во многих исследованиях в эхо-режиме speckle-tracking оценивалась также глобальная продольная деформация левого желудочка (global longitudinal strain).
Согласно последним рекомендациям, диагноз диастолической дисфункции устанавливается при наличии минимум трех из четырех следующих эхокардиографических признаков:
Стоит пояснить, что четкие эхокардиографические критерии диастолической дисфункции были впервые определены в 2009 году и обновлены в 2016 году, поэтому в нашем систематическом обзоре мы рассматривали не критериально подтвержденную диастолическую дисфункцию, а эхокардиографические паттерны оценки диастолической дисфункции ЛЖ.
Как следует из рисунка, из 44 работ выбраны всего 12, содержащих информацию о влиянии СОАС на диастолическую функцию сердца. Суммарно они включают 976 пациентов с СОАС и 447 участников контрольных групп. Характеристика исследований приведена в таблице 2.
В Испании М.А. Arias и соавт. [2] провели исследование с целью определения роли СОАС как независимого фактора риска развития диастолических нарушений ЛЖ. Проверена также гипотеза о том, что постоянное положительное давление в дыхательных путях улучшает эти показатели у пациентов с СОАС.
У пациентов с СОАС время изоволюмической релаксации (IVRT), время замедления (DT) и соотношение E/A значимо отличались от параметров контрольной группы. Не было никаких существенных различий в размере левого предсердия, волне Е и волне А между двумя группами. Оценка корреляции между степенью тяжести СОАС и диастолической дисфункцией не проводилась.
В Южной Корее S.H. Kim и соавт. [12] изучали влияние СОАС на функциональные изменения паттерна наполнения ЛЖ, оцененные при помощи эхокардиографии в режиме тканевого доплера.
В Германии T. Bitter и соавт. [13] исследовали распространенность и типы нарушений дыхания во сне у пациентов с СНсФВ. В результате ученые установили высокую распространенность нарушений дыханий во сне при СНсФВ (69,3%). Они представлены как СОАС (57,4%), так и ЦАС (42,6%). У больных с СОАС были больше диаметр левого предсердия, диаметр легочной артерии и меньше время замедления раннего диастолического наполнения, чем у лиц без нарушений дыхания во сне. Волны E и А и соотношение E/A значимо не различались в группах СОАС и контрольной.
В Швеции H. Glantz и соавт. [1] в перекрестном исследовании ставили цель рассмотреть связь между СОАС и ухудшением диастолической функции у пациентов с ишемической болезнью сердца с сохраненной ФВ ЛЖ, перенесших реваскуляризацию.
Повышенные ИМТ и артериальное давление статистически значимо чаще встречались в основной группе, чем в контрольной, однако это было учтено при статистической оценке результатов и не повлияло на правильную оценку связи диастолической дисфункции ЛЖ и СОАС. Тяжесть СОАС, определенная по ИАГ, не была прогностически значимой для ухудшения диастолической функции ЛЖ в исследуемой популяции, согласно оценке отношения шансов (0,99; p = 0896).
Китайские исследователи Y. Sun и соавт. [14] изучали структурные изменения сердца у пожилых пациентов с СОАС и его влияние на систолическую и диастолическую функцию ЛЖ.
В ходе исследования ученные определяли паттерны диастолической функции ЛЖ по митральному кольцу в режиме тканевого допплера из двух положений датчика: привычного (со стороны межжелудочковой перегородки) и со стороны задней стенки ЛЖ. Различия между двумя группами (с СОАС и без него) по E/A, септальной е’ и E/А с позиции задней стенки ЛЖ оказались статистически значимыми.
Японские ученые T. Arikawa и соавт. [15] предположили, что наличие СОАС при СНсФВ может ухудшить отдаленные результаты течения последней. Для проверки гипотезы проведена полисомнография у пациентов с СНсФВ, последовательно измерялись уровни мозгового натрийуретического пептида (brain natriuretic peptide, BNP) в плазме крови в течение 36 месяцев наблюдения.
Эхокардиография при поступлении показала, что E/е’, как правило, выше у пациентов с СОАС, чем без него. Средние уровни BNP исходно были одинаковыми у больных с СОАС и участников контрольной группы. Они уменьшались с течением времени в обеих группах, но у лиц с СОАС снижение было менее выраженным, и уровни BNP у них и через 6, 12, и 36 месяцев оставались выше, чем в контрольной группе. Авторы пришли к выводу, что СОАС даже при надлежащем лечении может ухудшить долгосрочную сердечную функцию и исходы у пациентов с СНсФВ.
Китайские ученые D. Wang и соавт. [16], обобщая предыдущие исследования влияния СОАС на диастолическую функцию ЛЖ, стремились изучить, есть ли у пациентов с СОАС региональная систолическая дисфункция ЛЖ с изменениями деформации миокарда, несмотря на нормальную сохраненную ФВ ЛЖ, с помощью эхокардиографии (режим 3D speckle-tracking в реальном времени). С этой целью изучены параметры деформации миокарда ЛЖ, включая продольные (LS), окружные (CS), радиальные (RS) и площадные (AS) деформации.
В ходе исследования они заключили, что пациенты с умеренной и тяжелой СОАС имеют как диастолическую дисфункцию ЛЖ, так и нарушения региональной систолической функции с изменениями деформации миокарда, несмотря на нормальную ФВ ЛЖ. Деформации миокарда ЛЖ отрицательно коррелировали с ИАГ.
Общие LS и AS были значительно снижены во 2-й и 3-й группах по сравнению с показателями контрольной и 1-й группы (LS — 15,9 ± 1,4% и 14,8 ± 1,5% против 18,2 ± 1,7% и 17,8 ± 1,5%; AS — 27,4 ± 1,8% и 24,9 ± 2,3% против 33,4 ± 2,2% и 32,7 ± 2,9% соответственно, p < 0,0001), но общие CS и RS оказались существенно сниженными только в 3-й группе (17,3 ± 1,4% и 43,1 ± 6,5% против 19,6 ± 1,6% и 55,4 ± 4,0% соответственно, р < 0,0001). Тяжесть СОАС значимо ассоциировалась с глобальным показателем AS ЛЖ (r = –0,80, p < 0,0001), LS (r = –0,64, p < 0,0001), CS (r = –0,51, p < 0,0001) и RS (r = –0,62, p < 0,0001).
Н.В. Карасёва и соавт. [17] изучали структурно-функциональные показатели миокарда, в том числе с использованием тканевой доплерографии фиброзных колец клапанов сердца, у работников локомотивных бригад, страдающих СОАС, в зависимости от наличия АГ.
Результаты показали, что у участников с СОАС имеются структурно-функциональные изменения миокарда: признаки гипертрофии и диастолической дисфункции ЛЖ. Указанные нарушения в большей степени выражены в больных с АГ.
По параметрам трансмитрального кровотока (Е, А, Е/А) диастолическая дисфункция ЛЖ определена у пациентов с СОАС и АГ, в то время как начальные признаки диастолической дисфункции у участников с СОАС, но без АГ найдены только методом тканевой доплерографии фиброзного кольца митрального клапана.
В Индии M.J. Varghese и соавт. [18] стремились исследовать субклиническую систолическую желудочковую дисфункцию у пациентов с СОАС с использованием нового метода эхокардиографии — режима 3D speckle-tracking в реальном времени.
В результате не выявлена существенная разница в обычных параметрах систолической функции желудочков, включая ФВ ЛЖ и индекс работоспособности миокарда ЛЖ. Диастолическая функция оказалась значительно сниженной у пациентов с СОАС по сравнению с таковой в контрольной группе. Глобальная продольная деформация ЛЖ также была значительно меньше у больных с СОАС (при сравнении по модулю) (р < 0,01).
Проведенная однофакторная регрессия с возрастом, ИМТ, систолическим артериальным давлением, гипертонией, сахарным диабетом, индексом массы ЛЖ, индексом объема ЛЖ и ИАГ показала, что только ИАГ остается значимым предиктором снижения глобальной продольной деформации ЛЖ у пациентов с тяжелым СОАС.
Т.О. Бродовская и соавт. [19] проанализировали особенности ремоделирования камер сердца при СОАС и его коморбидной ассоциации с ожирением в контексте раннего сердечного старения.
Диастолическая дисфункция ЛЖ установлена по снижению средних значений пиковой скорости раннего диастолического наполнения ЛЖ в группах больных (41 пациент с СОАС, 30 — с СОАС и ожирением) в сравнении с показателями контрольной группы (уменьшение Е/А). Дополнительным индикатором диастолической дисфункции ЛЖ являлось значимое увеличение параметра динамического напряжения стенок ЛЖ в конце диастолы. Получены данные о наличии четкой связи между степенью тяжести апноэ сна в сочетании с ожирением и формированием гипертрофии миокарда ЛЖ с нарушением его диастолической функции и тенденцией к систолической дисфункции.
Индийские ученые N. Gupta и соавт. [20] в своем проспективном перекрестном исследовании типа «случай — контроль» попытались определить частоту и характеристики нарушения дыхания во сне при СНсФВ, а также выяснить, существует ли корреляция между серьезностью нарушений дыхания во сне и тяжестью диастолической дисфункции.
Пациенты с СНсФВ и нарушениями дыхания во сне в данном исследовании имели меньшее соотношение E/A, чем участники без нарушений, и увеличенный IVRT. Наблюдалась значительная корреляция тяжести ИАГ со степенью диастолической дисфункции (r = 0,67; р < 0,001). Среди 16 больных с СНсФВ и с нарушениями дыхания во сне у 13 был СОАС и у 3 ЦАС. ЦАС ассоциировался с тяжелой диастолической дисфункцией. Однако качество сна и результаты газового анализа артериальной крови (pH = 7,4 ± 0,0 vs 7,4 ± 0,0, р = 0,835; PCO2 = 40,3 ± 1,6 vs 40,0 ±1,7, p = 0,760; PO2 = 66,5 ± 2,6 vs 64,9 ± 4,6, p = 0,408; HCO3 = 24,3 ± 1,3 vs 24,3 ± 1,3, p = 0,948; Lactate = 1,0 ± 0,1 vs 1,0 ± 0,1, p=0,906) были одинаковыми у лиц с СОАС и ЦАС.
Итальянскими учеными A. D’Andrea и соавт. [21] произведена оценка динамической деформации миокарда ЛЖ и диастолического резерва в покое и при физической нагрузке у пациентов с СОАС, а также определен уровень «окислительного взрыва».
Результаты показали, что при сопоставимой ФВ ЛЖ глобальная продольная деформация ЛЖ была значительно снижена при СОАС в покое и при максимальной физической нагрузке. Систолическое давление в легочной артерии (sPAP), увеличение отношения E/e’ при нагрузке, соотношение E/e’ и LAVI в покое были выше при СОАС, чем в контрольной группе; более того, как септальная, так и латеральная e’ у таких больных оказались значительно сниженными.
Логистический регрессионный анализ показал, что в состоянии покоя тяжелый СОАС, независимо от АГ, связан с диастолической дисфункцией ЛЖ в покое (отношение шансов — 2,96, 95% доверительный интервал: 1,92–4,91; р < 0,001).
Таблица 2. Краткая характеристика исследований с участием пациентов с синдромом обструктивного апноэ сна (СОАС)
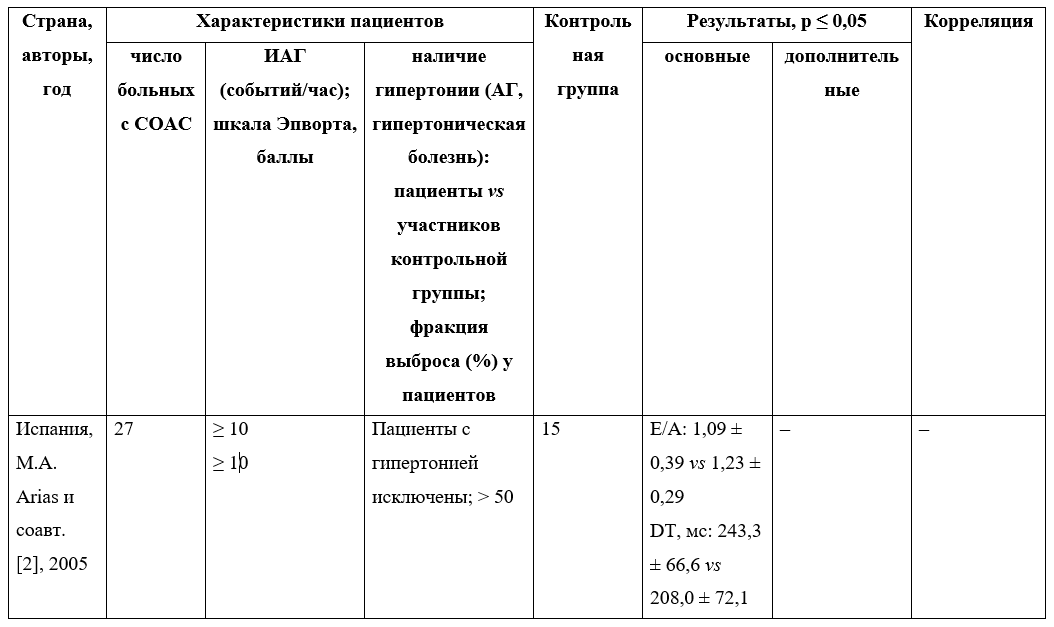
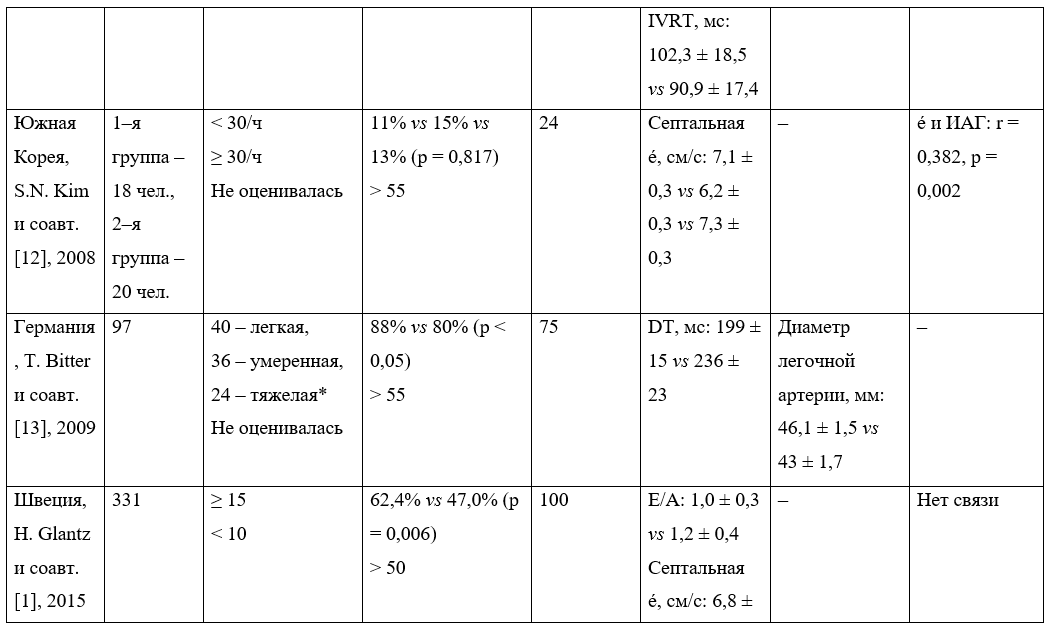
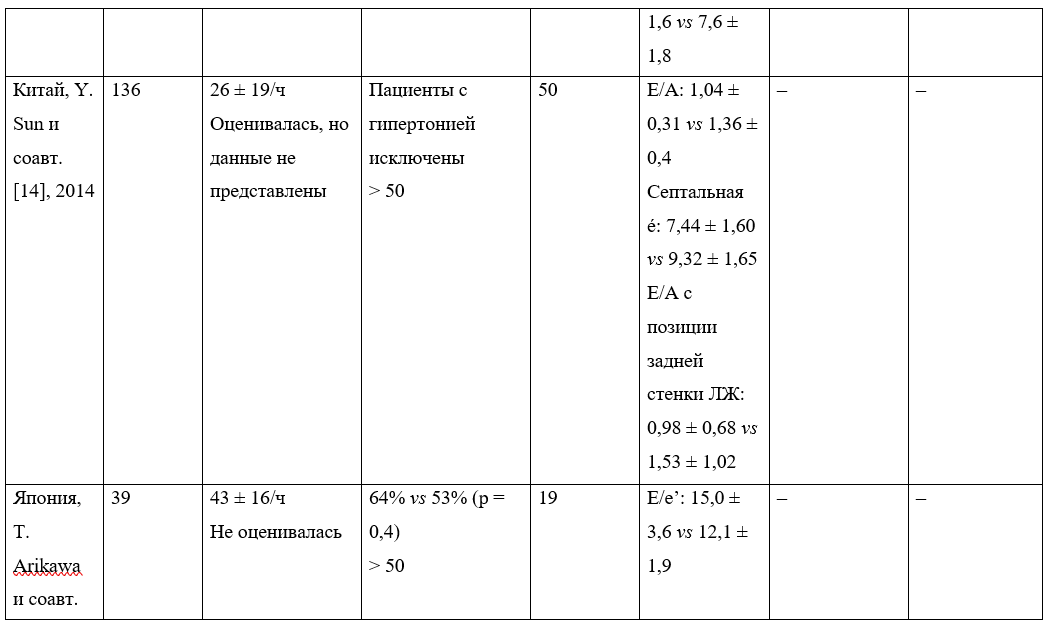

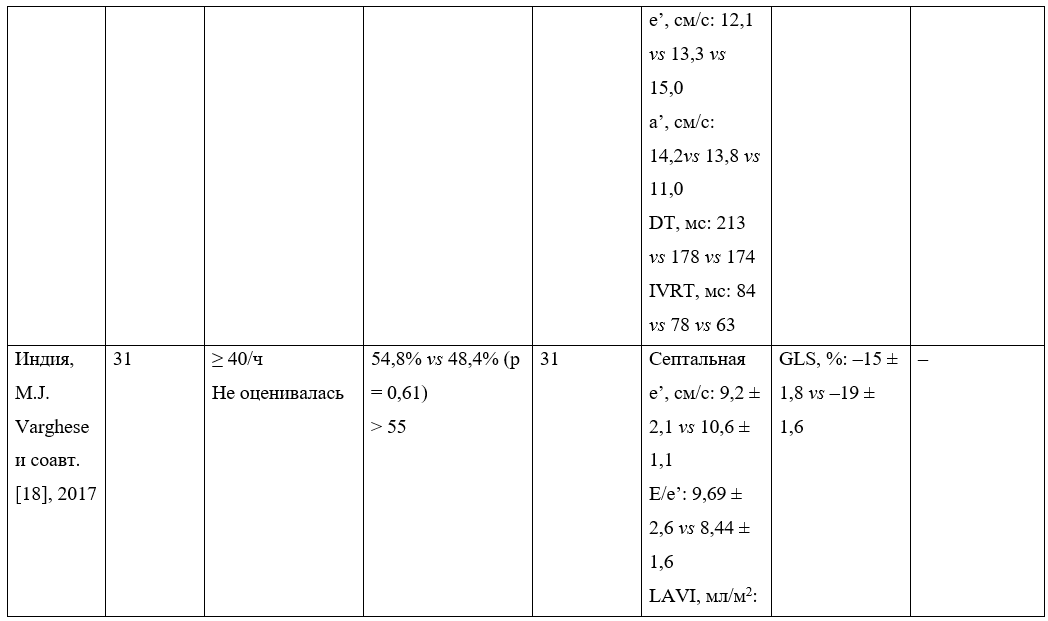
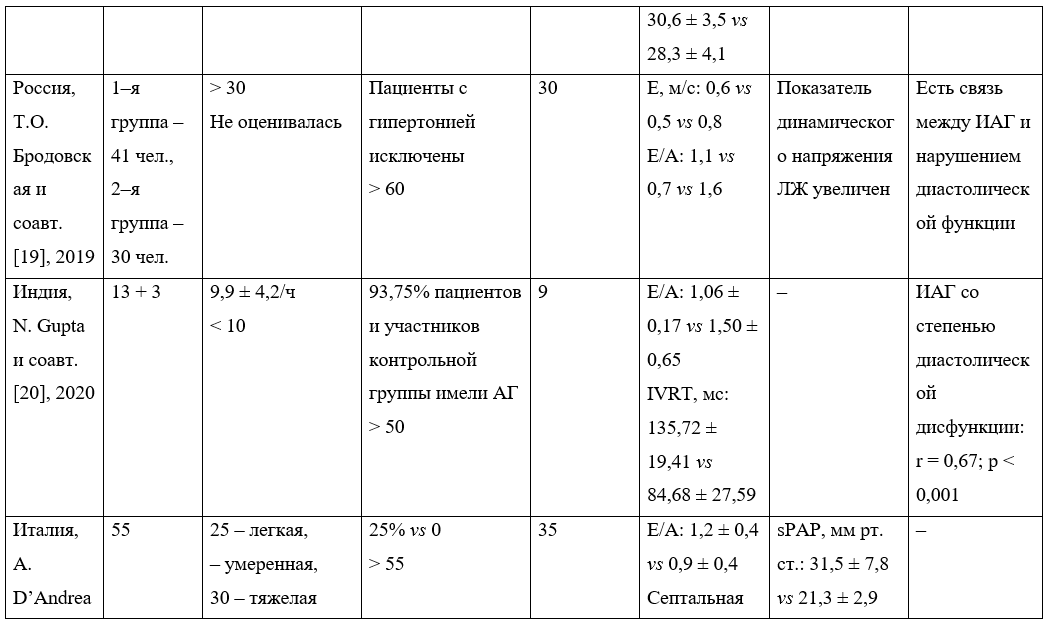
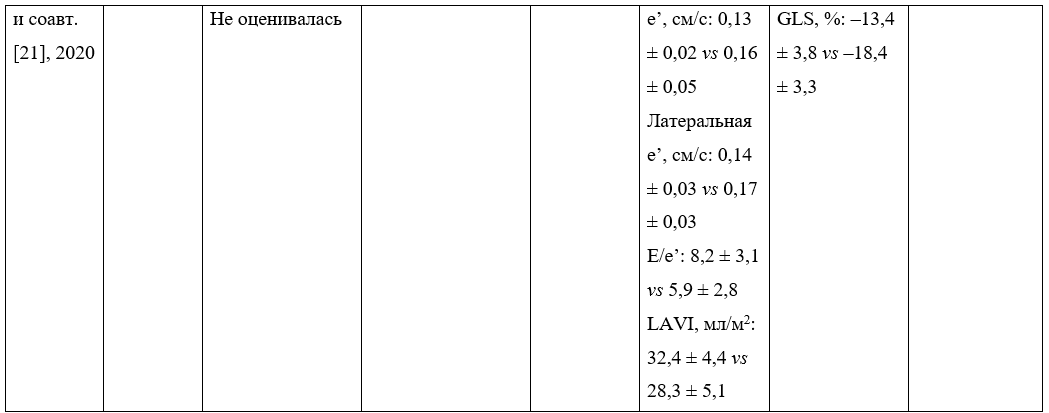
* Данные перенесены из оригинальной статьи без изменений, имеется несоответствие.
Примечания.
Нами проанализированы 12 работ, посвященных влиянию СОАС на диастолическую функцию сердца у пациентов с сохранной фракцией выброса. Большинство из них представляют собой оригинальные когортные исследования. Во всех работах изучались те или иные показатели диастолической функции ЛЖ, приведенные в таблице 1.
В 7 статьях у больных с СОАС отмечено статистически значимое изменение показателя E/А, в 6 — значимое изменение септальной e’ (см/с), в 4 — соотношения E/e’; трижды оказывались значимыми различия в показателях DT, IVRT между основной и контрольной группами, дважды — в LAVI. В 2 работах также отмечено значимое изменение эхокардиографических показателей (оцененных методом speckle–tracking), например продольной деформации ЛЖ.
Возникает закономерный вопрос о первостепенности и независимости влияния СОАС и АГ на эхокардиографические паттерны диастолической функции ЛЖ, ведь многие исследуемые одновременно обладали двумя заболеваниями.
Для ответа на этот вопрос обратим внимание, что в 3 исследованиях пациенты с АГ были исключены из наблюдения, в 4 в контрольной и основной группах АГ встречалась одинаково часто, а в исследовании Н.В. Карасевой и соавт. все пациенты с СОАС были поделены на страдающих и не страдающих АГ. Авторы выявили статистически значимые различия между показателями контрольной группы и группы СОАС без АГ, а также групп СОАС без АГ и с АГ.
Таким образом, можно заключить, что СОАС независимо от сопутствующей АГ отрицательно влияет на эхокардиографические паттерны диастолической функции ЛЖ, а в сочетании эти заболеваниям оказывают взаимно отягощающее действие на диастолическую функцию ЛЖ.
Стоит отметить, что во всех работах была сопоставимая по многим качествам контрольная группа и использовались статистические методы для независимой оценки влияния СОАС на диастолическую дисфункцию. Статистическим анализом исключалось влияние ожирения, сахарного диабета и многих других сопутствующих заболеваний.
Оценка корреляции степеней тяжести СОАС и диастолической дисфункции проводилась в 4 работах, при этом в трех отмечена значимая корреляция, а в одной нет.
Таким образом, указанная взаимосвязь не является подтвержденной на 100% и требует дальнейшего изучения.
Заключение
В результате анализа опубликованных данных мы пришли к выводу, что достоверно установлено отрицательное влияние СОАС на многие эхокардиографические параметры диастолической функции миокарда ЛЖ у пациентов с еще сохранной ФВ.
В итоге можем констатировать, что пациенты с СНсФВ и СОАС имеют менее благоприятный прогноз в отношении функции ЛЖ, чем те, у кого при СНсФВ нет СОАС. Убедительные данные о влиянии степени тяжести СОАС на тяжесть диастолической дисфункции не получены.
Следует отметить, что детальный эхокардиографический скрининг на предмет субклинической сердечной недостаточности может улучшить клинические результаты у пациентов с СОАС, повысив их осведомленность о последствиях нарушения дыхания во сне. Это может дополнить существующие образовательные, технологические и психосоциальные методы, направленные на повышение приверженности пациентов как к аппаратной терапии, так и к изменению образа жизни [22].
Предыдущая статья
Уважаемые коллеги! В нашем издании представлены мультидисциплинарные статьи, вед...
Следующая статья
Т.В. Калинкина, Н.В. Ларёва, М.В. Чистякова ФГБОУ ВО «Читинская государственная медицинская акаде...